Giáo sư, Tiến sĩ Trần Trung Dũng, Tổng Giám đốc Hệ thống y tế Vinmec, Chủ tịch Hiệp hội Công nghệ 3D trong Y học Việt Nam, Chủ tịch Ủy ban Y học của Liên đoàn Bóng đá Việt Nam, đồng thời là Giáo sư kiêm Chủ nhiệm Bộ môn Chấn thương Chỉnh hình tại Trường đại học VinUni đã có những chia sẻ về công nghệ y học đột phá này trong việc mang lại chất lượng cuộc sống tốt nhất cho bệnh nhân ung thư xương.
Công nghệ y học 3D thay đổi cuộc đời bệnh nhân ung thư xương
Phóng viên: Thưa Giáo sư, công nghệ in 3D đang được xem như một bước ngoặt trong phẫu thuật ung thư xương. Ông có thể chia sẻ những thay đổi lớn nhất mà công nghệ này mang lại cho các bác sĩ và bệnh nhân?
Giáo sư Trần Trung Dũng: Điểm khác biệt lớn nhất là chúng tôi – các bác sĩ, kỹ sư và nhà nghiên cứu – làm việc như một nhóm thống nhất. Trước đây, thiết kế một sản phẩm in 3D hoặc mô phỏng cấu trúc xương có thể mất nhiều ngày, thậm chí lâu hơn, do phải gửi mẫu đi nhiều nơi. Giờ đây, toàn bộ quy trình được thực hiện ngay trong nước, trong cùng một trung tâm, và đội ngũ kỹ sư – bác sĩ phối hợp chặt chẽ từng giờ. Điều đó giúp rút ngắn thời gian thiết kế, tăng độ chính xác, và đặc biệt là kịp thời cho những ca ung thư xương đang tiến triển nhanh.
Ví dụ, chỉ cần bệnh nhân chờ thêm một tháng là tổn thương có thể thay đổi hoàn toàn, khiến việc phẫu thuật trở nên khó khăn hơn, thậm chí không thể thực hiện. Công nghệ 3D giúp chúng tôi thực hiện những ca mổ chính xác, chuẩn hóa và đúng thời điểm.

Phóng viên: Vậy đối với bệnh nhân, những thay đổi tích cực này được thể hiện ra sao?
Giáo sư Trần Trung Dũng: Lợi ích rất rõ ràng. Thứ nhất, khôi phục giải phẫu và chức năng tốt hơn. Trước đây, những ca ung thư xương ở vùng phức tạp như xương chậu, đầu gối, hoặc cột sống thường buộc phải cắt cụt hoặc chấp nhận tàn phế do không thể tái tạo chính xác. Bây giờ, nhờ công nghệ 3D, chúng tôi có thể tạo ra các mảnh ghép xương nhân tạo khớp hoàn toàn với cơ thể bệnh nhân, giúp bệnh nhân vận động lại gần như bình thường.
Thứ hai, là chất lượng sống sau phẫu thuật. Không chỉ sống, bệnh nhân có thể học tập, làm việc, sinh hoạt gần như người bình thường. Với trẻ em, điều này càng quan trọng vì ảnh hưởng đến cả tương lai của các em.
Cuối cùng, chính bác sĩ cũng trưởng thành hơn nhờ việc tiếp cận công nghệ hàng đầu – đó là lợi ích lâu dài cho cả hệ thống y tế Việt Nam.
Phóng viên: Ung thư xương là bệnh hiếm phải không thưa giáo sư?
Giáo sư Trần Trung Dũng: Đúng, rất hiếm. Chỉ khoảng 1–2% tổng số ca ung thư. Vì hiếm nên nhiều bác sĩ không có cơ hội gặp thường xuyên, dẫn tới chẩn đoán dễ bị trễ. Với trẻ nhỏ, việc phát hiện lại càng khó: đau chân, đau tay dễ bị nhầm với chấn thương khi chạy nhảy.
Mỗi năm Việt Nam có khoảng 200 ca ung thư xương mới, chủ yếu ở trẻ em và một phần ở tuổi trung niên. Trước đây những ca này rải rác khắp các bệnh viện nên khó có số liệu chính xác. Từ khi Vinmec triển khai mô hình điều trị chuyên sâu, bệnh nhân tìm về nhiều hơn, giúp chúng tôi hệ thống hóa dữ liệu và nâng cao hiệu quả điều trị.

Phóng viên: Công nghệ 3D chỉ là một phần trong toàn bộ quá trình điều trị. Vậy chiến lược tổng thể là gì?
Giáo sư Trần Trung Dũng: Điều trị ung thư xương không phải “mổ là xong”. Hiện nay, thế giới dùng khái niệm “solution-giải pháp” thay cho “treatment-điều trị”, vì phải phối hợp nhiều công nghệ: Phẫu thuật chính xác bằng mô phỏng và in 3D; hoá trị; công nghệ gene; nghiên cứu tế bào gốc; ngân hàng mẫu (biobank) để phân tích sau mổ.
Chúng tôi đang sở hữu kho lưu trữ các mẫu sinh học từ bệnh nhân ung thư xương khoảng 500 mẫu, thuộc nhóm lớn nhất thế giới. Điều này giúp nghiên cứu chuyên sâu và tạo điều kiện cho cá thể hóa điều trị, tức là mỗi bệnh nhân sẽ có phác đồ tối ưu dựa trên chính tế bào của họ.
"Chúng tôi muốn nhanh chóng phổ cập hóa công nghệ y học 3D"
Phóng viên: Công nghệ tiên tiến thường đi cùng chi phí cao. Vậy giá thành thực tế của các sản phẩm in 3D dùng trong phẫu thuật là bao nhiêu?
Giáo sư Trần Trung Dũng: Ở Mỹ hoặc châu Âu, một sản phẩm in 3D dùng trong phẫu thuật – tùy mức độ phức tạp – có thể dao động từ 30.000 đến 60.000 USD. Đó là con số rất lớn so với khả năng chi trả của đa số bệnh nhân ở Việt Nam.
Nhưng ở Việt Nam, gần như toàn bộ chi phí hiện tại đều được các quỹ từ thiện tài trợ 100%, nên bệnh nhân không phải trả.
Tất nhiên, để giải pháp này được ứng dụng rộng rãi và bền vững, bảo hiểm y tế phải tham gia. Để bảo hiểm chi trả, trước hết chúng ta phải có bộ tiêu chuẩn quốc gia, hành lang pháp lý rõ ràng. Đó là lý do chúng tôi đang phối hợp với Bộ Y tế và Hội Công nghệ 3D y học Việt Nam để xây dựng bộ tiêu chuẩn. Hội nghị công bố dự kiến diễn ra cuối tháng 1 hoặc đầu tháng 2/2025.
Phóng viên: Khi sản xuất nhiều, chi phí có giảm được không, thưa Giáo sư?
Giáo sư Trần Trung Dũng: Giảm rất mạnh. Thí dụ, một máy in 3D hoạt động 24 giờ để tạo ra một sản phẩm thì chi phí rất cao. Nhưng nếu cùng thời gian đó in 10 sản phẩm thì chi phí mỗi sản phẩm có thể giảm 5–7 lần. Điều này mở ra khả năng phổ cập công nghệ trong tương lai.
Mục tiêu của chúng tôi là nhanh chóng phổ cập hóa công nghệ in 3D, để bất kỳ bệnh nhân nào đều có cơ hội tiếp cận. Lý tưởng nhất là khi bảo hiểm y tế chấp nhận chi trả toàn phần. Đó là mong muốn lớn nhất của chúng tôi.

Phóng viên: Theo Giáo sư, Việt Nam có thể cung cấp dịch vụ này ra ngoài lãnh thổ không?
Giáo sư Trần Trung Dũng: Hoàn toàn có thể. Tuy nhiên, ưu tiên của chúng tôi hiện nay là bệnh nhân Việt Nam. Mạng lưới Vinmec đã kết nối đến hơn 45 bệnh viện tỉnh, giúp lan tỏa công nghệ. Sắp tới, khi hệ thống bệnh viện Vinmec mở rộng sang Đông Nam Á theo chiến lược quốc tế hóa của Vingroup, các công nghệ y tế tiên tiến bao gồm in 3D sẽ đi cùng.
Đây không chỉ là một dự án y tế mà còn là đóng góp vào việc đưa trí tuệ và công nghệ Việt Nam ra thế giới.
Việt Nam không có đối thủ ở Đông Nam Á trong công nghệ y học 3D
Phóng viên: Với những thành tựu của công nghệ này, Giáo sư có nhận định thế nào về vị trí của Việt Nam so với khu vực và thế giới?
Giáo sư Trần Trung Dũng: Ở khu vực Đông Nam Á, tôi khẳng định chúng ta không có đối thủ trong lĩnh vực công nghệ y học 3D áp dụng cho phẫu thuật ung thư xương. Các nước trong khu vực thường tách rời: phòng lab in 3D hoạt động độc lập, bệnh viện cũng độc lập. Điều này làm tăng thời gian thiết kế, giảm tính linh hoạt.
Mô hình của chúng ta là các bác sĩ, kỹ sư, nhà nghiên cứu cùng làm trong một hệ thống. Đây là một ưu thế rất lớn, được nhiều quốc gia mời chia sẻ kinh nghiệm. Ngay cả Hàn Quốc cũng đến Việt Nam tìm hiểu mô hình này.
So với Mỹ hay Nhật, tất nhiên họ vẫn đi trước về độ sâu nghiên cứu và thiết bị, nhưng về tốc độ phản ứng và tính tùy biến, chúng ta đang tiếp cận rất gần.
Phóng viên: Trong bối cảnh các nhà khoa học y sinh hàng đầu thế giới có mặt tại tọa đàm hôm nay, ông nhìn nhận mô hình hợp tác nào là hiệu quả nhất để Việt Nam tham gia sâu hơn vào chuỗi giá trị khoa học y học toàn cầu?
Giáo sư Trần Trung Dũng: Chúng tôi đang hợp tác với các phòng thí nghiệm hàng đầu thế giới, bao gồm Đại học Illinois (Mỹ), Israel, Nhật Bản… Mỗi nhóm hỗ trợ một phần: vật liệu, trí tuệ nhân tạo, công nghệ vaccine ung thư, công nghệ ức chế tạo mạch, phân tích tế bào học…
Cách làm của chúng tôi là, ý tưởng từ Việt Nam, công nghệ và phương pháp được hoàn thiện thông qua hợp tác với các đơn vị quốc tế.
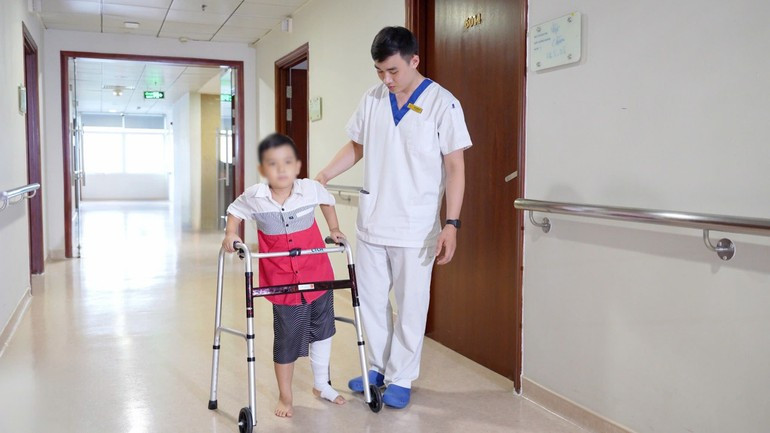
Phóng viên: Vậy thưa Giáo sư, có thể nói, công nghệ vật liệu in 3D là thế mạnh của Việt Nam để chúng ta rút ngắn khoảng cách về công nghệ y tế với thế giới?
Giáo sư Trần Trung Dũng: Các nước đang phát triển như Việt Nam có lợi thế là tiếp cận ngay những công nghệ mới nhất mà không phải trải qua giai đoạn cũ kỹ như các nước đi trước. Chúng ta có ba điểm mạnh: Tiếp cận công nghệ tiên tiến nhờ sự đầu tư của các doanh nghiệp lớn như Vingroup; con người Việt Nam rất giỏi, học nhanh và làm chủ công nghệ tốt; chính sách Nhà nước hỗ trợ mạnh mẽ, như Nghị quyết 71, 72 liên quan đến khoa học-công nghệ.
Nhờ vậy, chúng ta có cơ hội không chỉ theo kịp mà còn tạo dấu ấn riêng trong một số lĩnh vực.
Phóng viên: Sau 6 năm triển khai kỹ thuật này tại Việt Nam, theo ông, kết quả lớn nhất là gì?
Giáo sư Trần Trung Dũng: Có hai điều quan trọng nhất, đầu tiên là thay đổi hoàn toàn tiên lượng cho bệnh nhân. Trước đây nhiều ca buộc phải cắt cụt hoặc để lại di chứng nặng nề, nay có thể tái tạo gần như nguyên vẹn. Hai là, tạo ra thế hệ bác sĩ-kỹ sư trẻ tinh nhuệ, làm chủ công nghệ mới ngay từ đầu.
Mỗi năm chúng tôi phẫu thuật khoảng 100 ca, trong đó 20% là ca phức tạp phải in thiết kế riêng.
Phóng viên: Từ việc tái tạo những phần xương, khớp đơn giản cho tới phức tạp, tới đây, theo ông, công nghệ này có thể tạo ra những bước gì đột phá trong tái tạo?
Giáo sư Trần Trung Dũng: Đó là xu hướng chắc chắn của thế giới: bio-printing – in sinh học. Có hai hướng trong tương lai, đó là in cấu trúc (xương, sụn, vật liệu nâng đỡ mô) – hướng này gần như chắc chắn sẽ đạt được trong tương lai gần. Ngoài ra, công nghệ này có thể in mô chức năng (tuyến giáp, tụy, mô thần kinh…) nhưng đây là hướng khó hơn nhiều, nhất là mô liên quan hệ thần kinh.
Hiện Việt Nam đã bắt đầu những bước đầu tiên trong việc nghiên cứu cấu trúc mô sống.
Mục tiêu cuối cùng của chúng tôi không chỉ là có công nghệ tiên tiến, mà là đem công nghệ đó đến được với bệnh nhân càng nhiều, càng sớm càng tốt. Và chúng tôi tin rằng với sự hỗ trợ của Nhà nước, doanh nghiệp và cộng đồng khoa học, Việt Nam hoàn toàn có thể trở thành một trong những trung tâm ứng dụng công nghệ y sinh hàng đầu khu vực.
Xin cảm ơn Giáo sư Trần Trung Dũng!









![[Video] Hệ thống số hóa quản lý nhiệm vụ khoa học và công nghệ](https://cdn.nhandan.vn/images/d790a2f00b619a0c800e1ed14dd97fe9aa56e949fa95dcda3ea8f2e7d5f5a32d39b58d5591d528b453053a3a4d15ce3315b6ca5023d0d7a4ed9b35952ec5ea1360f756bb67b9d48b3e8ee90339ffde13/avatar-of-video-1031173.png.webp)









![[Video] Dấu ấn công nghệ Việt tại Tuần lễ Số quốc tế Việt Nam 2025](https://cdn.nhandan.vn/images/d790a2f00b619a0c800e1ed14dd97fe9aa56e949fa95dcda3ea8f2e7d5f5a32d39b58d5591d528b453053a3a4d15ce33a85f15c6fb0d325f2c7b84b84cd3badf60f756bb67b9d48b3e8ee90339ffde13/avatar-of-video-1031150.png.webp)








![[Video] Ba nữ trí thức được vinh danh vì đóng góp cho phát triển bền vững](https://cdn.nhandan.vn/images/e55c7fbf1b66b64cc24373a4a9610be36c6aa39a53b124c43ab34a1bd9e0ab6cd5fd05c4609e62ab25dd9392c4c8c46e356fb8bd234a7a49e71ce084ad7f66823c7c4f229359aba580a4e2f637103b66/dung00-09-55-12still003.jpg.webp)
