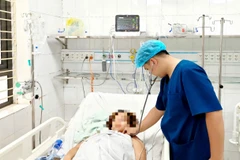
Sản phụ (31 tuổi) có thai kỳ khỏe mạnh, không thuộc nhóm nguy cơ cao gặp biến chứng sản khoa. Bất ngờ đến tuần 29, chị bị rỉ ối, cấp cứu tại Bệnh viện đa khoa Tâm Anh Thành phố Hồ Chí Minh. Ê-kíp bác sĩ chỉ định dùng kháng sinh dự phòng nhằm kéo dài thai kỳ cho chị, kiểm soát nhiễm khuẩn, giảm nguy cơ biến chứng do sinh non. Sản phụ cũng được tiêm đủ liều trưởng thành phổi cho thai nhi.
Bốn ngày sau, siêu âm thai ghi nhận tim thai bất thường, bác sĩ quyết định sinh mổ cấp cứu. Bé N. chào đời cuối tháng 4, nặng gần 1,3kg, suy hô hấp nặng được áp dụng “phác đồ giờ vàng” ủ ấm bằng túi bọc giữ nhiệt chuyên dụng, đặt nội khí quản.
Ngay khi bé có phản ứng tốt, da hồng, nhịp tim ổn định, trẻ được chuyển về phòng chăm sóc đặc biệt của Trung tâm Sơ sinh (NICU), nuôi dưỡng trong lồng ấp. Người mẹ bị nhiễm trùng điều trị kiểm soát sau 4 ngày.
Bác sĩ chuyên khoa I Nguyễn Thị Kim Học, Trung tâm Sơ sinh cho biết, bé N. sinh rất non, mắc bệnh màng trong (hội chứng suy hô hấp cấp), nhiễm trùng sơ sinh do mẹ rỉ ối nhiều ngày. Khi màng ối bị vỡ trong thời gian dài trước sinh, vi khuẩn từ đường sinh dục của mẹ đi ngược lên buồng ối, gây nhiễm trùng ối (viêm màng ối). Thai nhi nằm trong buồng ối bị nhiễm khuẩn, dẫn đến nhiễm trùng ngay từ trong bụng mẹ hoặc trong quá trình sinh.
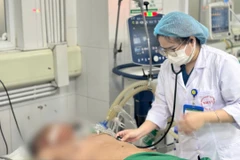
Bé được thở máy, bơm surfactant trong một giờ đầu sau sinh để phổi nở, trao đổi khí tốt hơn. Bác sĩ truyền kháng sinh điều trị nhiễm trùng, nuôi ăn đường tĩnh mạch, bé đáp ứng phác đồ, chỉ số sinh hiệu ổn định.
Tuy nhiên, tám giờ sau sinh, bé suy hô hấp trở nặng, được bơm surfactant lần hai. Bác sĩ đổi kháng sinh kết hợp dùng thuốc vận mạch do bé bị hạ huyết áp và thời gian đổ đầy mao mạch kéo dài, song bé vẫn tím tái.
Siêu âm tim nhanh tại giường ghi nhận dấu hiệu cao áp phổi nặng, bé được thở khí NO giúp giảm áp lực trong động mạch phổi, không làm giảm huyết áp toàn thân, cải thiện trao đổi khí. Tình trạng của bé dần chuyển biến tích cực.
Hai ngày sau bé đáp ứng tốt, hết tím tái, ngưng thở khí NO. Ngày thứ ba sau sinh, bé được rút ống nội khí quản, chuyển qua thở máy không xâm lấn, hô hấp cải thiện, nhiễm trùng đáp ứng tốt với kháng sinh, dung nạp dần sữa mẹ qua đường tiêu hóa.
Bé được cai máy thở, ngưng kháng sinh sau 10 ngày điều trị, sớm da kề da với mẹ để kiểm soát yếu tố gây căng thẳng như đau, ánh sáng, tiếng ồn… đảm bảo phát triển thần kinh tối ưu.
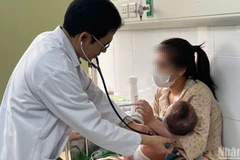
Khi bé được chăm sóc ở phòng Kangaroo, mẹ thường xuyên trò chuyện với con giúp ổn định nhịp tim, nhịp thở. Bé xuất viện đầu tháng 6, nặng 2,2kg, bác sĩ đánh giá các chỉ số sức khỏe bảo đảm.
Sinh non là trẻ chào đời trước 37 tuần. Khi trẻ sinh ra từ 28 đến trước 32 tuần được tính là mốc sinh rất non với nhiều nguy cơ về sức khỏe như hạ thân nhiệt, suy hô hấp, rối loạn chuyển hóa, nhiễm trùng sơ sinh, vàng da, thiếu máu, xuất huyết não, viêm ruột hoại tử, vấn đề về thính giác và thị giác…
Để giảm nguy cơ sinh non, Tiến sĩ, bác sĩ Cam Ngọc Phượng, Giám đốc Trung tâm Sơ sinh, Bệnh viện đa khoa Tâm Anh Thành phố Hồ Chí Minh khuyến cáo, phụ nữ trước khi mang thai cần khám sức khỏe, điều trị bệnh nền (nếu có) ổn định, tiêm đủ vaccine dự phòng. Khi mang thai cần khám thai đầy đủ, đúng lịch hẹn để bác sĩ đánh giá yếu tố nguy cơ sinh non, phát hiện sớm các bất thường.
Nếu có dấu hiệu sinh non, mẹ nên chọn bệnh viện có chuyên khoa chăm sóc đặc biệt cho trẻ sơ sinh (NICU) để được hỗ trợ tốt nhất, bởi 60 phút sau sinh và 28 ngày tuổi đầu tiên rất quan trọng đối với sự sống còn của trẻ.




![[Video] Bộ Y tế khuyến cáo không sử dụng Siro ăn ngon Hải Bé](https://cdn.nhandan.vn/images/d21e4d749a5bd1b4662f3caf65fa14d5a1f6ab61015ccefcc4bc2da66a40d2a81796b29351e2a70ea0038dea3372e2a60256ac34ecc35c41f4e0452a8ee528952e052c3197e73e49933dcb8393bc6adb/avatar-of-video-860953-8303.jpg.webp)













![[Video] Tăng cường phòng, chống dịch bệnh trong và sau lụt bão, mưa lũ](https://cdn.nhandan.vn/images/4b52b050b395263d782ea93487a132d065f401cb1ede4e8da7a6ac057359ba891c4ec6b4413d92f98faef4b7394a94d248b9382a8c3d1e37736b78a1be2bbad7/1749823089982.jpg.webp)