Những nghịch lý ấy phơi bày khoảng cách lớn giữa tiềm năng và thực tế, cũng như những rào cản về pháp lý, văn hóa và tâm lý mà công tác hiến-ghép tạng đang phải đối diện.
Đồng thuận gia đình - chìa khóa trong hiến tạng sau chết não
Tháng 3/2025, tại Bệnh viện Việt Đức (Hà Nội), anh N.M.H., 44 tuổi, trú tại Hà Nội, không may gặp tai nạn nghiêm trọng dẫn đến chết não. Trong thời khắc khó khăn, vợ anh là chị V.T.D., 38 tuổi, mẹ của ba con nhỏ, đã đồng ý hiến tạng của chồng. Các bác sĩ tiến hành chẩn đoán chết não theo quy trình, rồi thực hiện ca lấy-ghép tạng.
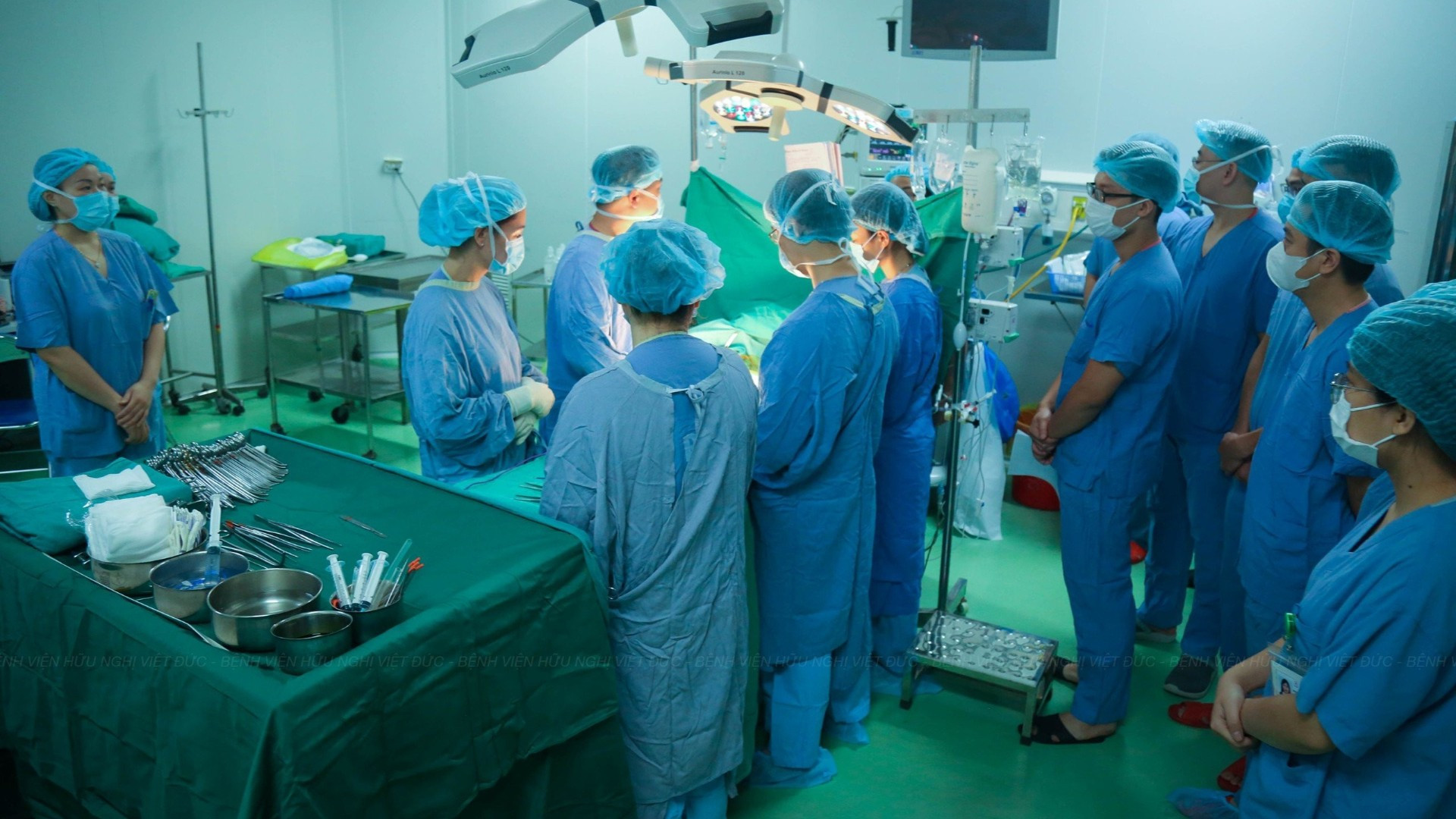
Cũng trong tháng 3, tại Việt Đức đã ghi nhận thêm hai gia đình đồng thuận hiến tạng người thân chết não. Trong ba ngày 10, 12 và 13/3, ba ca hiến-ghép tạng liên tiếp đã được tiến hành.
Nhờ những quyết định này, nhiều bệnh nhân khác có thêm cơ hội sống. Những câu chuyện trên cho thấy ý chí nhân văn vượt lên trên nỗi đau cá nhân, mở ra cơ hội cứu sống người khác từ mất mát, để lan tỏa nghĩa cử cao đẹp, cứu sống những bệnh nhân khác.
Đây là những quyết định không hề dễ dàng, bởi gia đình vừa phải đối diện mất mát vừa phải vượt qua nhiều trở ngại về tâm lý và thủ tục. Chỉ cần một thành viên không đồng ý, quy trình có thể dừng lại. Việc chẩn đoán chết não cũng thường kéo dài khiến một số gia đình lo lắng hoặc thay đổi ý định.
Và không phải trường hợp nào cũng có thể thành công đi đến quyết định hiến tạng.
Từng có trường hợp ngay trong một gia đình, khi người em trai chết não còn người anh trai suy thận giai đoạn cuối, cần thận ghép để duy trì sự sống. Các bác sĩ đã tiếp cận, tư vấn hiến tạng, người mẹ và nhiều thân nhân đồng thuận, nhưng người cha đã…không đồng ý.
Và ca ghép không thể thực hiện, người anh tiếp tục phụ thuộc cuộc sống của mình với máy chạy thận, chất lượng cuộc sống vì thế mà suy giảm nghiêm trọng.

Chỉ một sự phản đối trong gia đình đã đủ khiến cơ hội cứu sống bị bỏ lỡ.
Điều này cũng cho thấy, nếu ngay cả giữa những người ruột thịt còn khó đạt được sự thống nhất thì việc vận động hiến tạng trong cộng đồng xã hội rộng lớn lại càng đối diện nhiều trở ngại hơn.
Từ đây, có thể thấy những khó khăn và rào cản mà hoạt động hiến-ghép tạng ở Việt Nam đang phải đối diện như: yêu cầu sự đồng thuận của gia đình, quy trình chẩn đoán chết não phức tạp cùng với các yếu tố văn hóa và tâm lý đặc trưng.
Nguồn tạng hiến: Dư địa lớn nhưng vẫn vướng "nút thắt" cơ chế
Theo Trung tâm Điều phối ghép tạng Quốc gia, tính đến cuối năm 2024, cả nước có gần 4.000 người đang trong danh sách chờ ghép, chủ yếu là ghép thận và gan.
Trong khi đó, số ca hiến từ người chết não hoặc sau khi qua đời vẫn còn rất ít, chỉ đạt 41 trường hợp trong năm 2024, con số này mặc dù là “kỷ lục” nếu so với các năm về trước, nhưng vẫn quá nhỏ so với nhu cầu thực tế.
Tính trung bình, Việt Nam mới đạt khoảng 0,1 người hiến tạng sau khi chết/triệu dân, thấp hơn nhiều so với Tây Ban Nha (40), Mỹ (25), Hàn Quốc (11).
Hơn 90% số ca ghép hiện nay vẫn phụ thuộc vào người hiến sống, thường là người thân trong gia đình, khiến khả năng mở rộng nguồn tạng bị giới hạn nghiêm trọng. Trong khi đó, mỗi ngày vẫn có hàng trăm ca chết não tại bệnh viện nhưng phần lớn nguồn tạng quý giá này không được tận dụng.
Ở chiều ngược lại, công tác vận động hiến tặng đã có những bước tiến đáng ghi nhận. Chỉ trong 7 tháng đầu năm 2025, số ca ghép đã tương đương cả năm 2024; riêng năm 2024, số ca ghép tăng hơn 170 lần so với năm 2023.
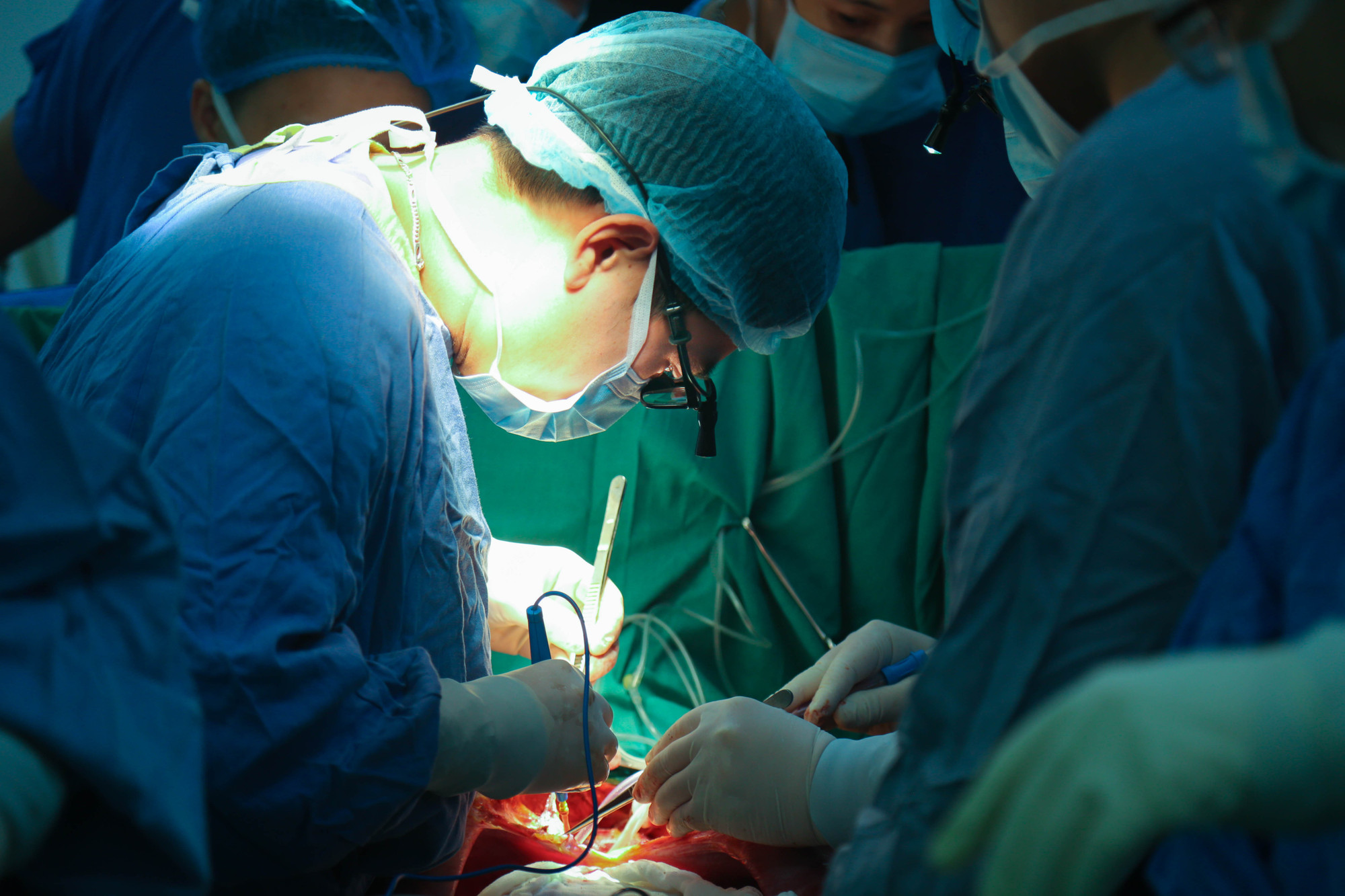
Việt Nam cũng đã ghi nhận những ca ghép đa tạng thành công, từng bước trở thành một trung tâm ghép tạng hàng đầu khu vực Đông Nam Á, đạt mốc hơn 1.000 ca ghép mỗi năm, trở thành một trung tâm ghép tạng hàng đầu Đông Nam Á với những thành tích có thể coi là thuộc top đầu thế giới.
Kết quả này cho thấy dư địa, cơ hội thay đổi nhận thức trong cộng đồng cũng như cơ hội điều trị cho người bệnh và người hiến là rất lớn.
Những con số này cho thấy sự thay đổi về mặt nhận thức của người dân trong hiến tặng mô, tạng người thân khi qua đời; những nỗ lực trong công tác vận động và thành công của những ca ghép một tạng, ghép đa tạng của Việt Nam gần đây.
Nhìn lại lịch sử, Việt Nam bắt đầu thực hiện ca ghép tạng đầu tiên từ năm 1992. Tuy nhiên, trong suốt giai đoạn 1992-2006, tốc độ phát triển của công tác hiến-ghép tạng còn rất chậm.
Nguyên nhân chính là khi đó chưa có hành lang pháp lý rõ ràng, chưa có quy định cụ thể để ràng buộc trách nhiệm và quyền lợi giữa bệnh nhân và bác sĩ trong hoạt động hiến-ghép tạng. Đặc biệt, việc không thể lấy tạng từ người chết não đã khiến nhiều nguồn tạng quý bị bỏ phí.

Bước ngoặt đến khi Luật Hiến, lấy, ghép mô, bộ phận cơ thể người và hiến, lấy xác được Quốc hội thông qua ngày 29/11/2006 và có hiệu lực từ 1/7/2007.
Theo Thứ trưởng Y tế Trần Văn Thuấn, đạo luật này được xây dựng trên quan điểm nhân đạo, hoàn toàn không vì mục đích thương mại. Luật đã tạo cơ sở pháp lý để mỗi cá nhân có thể chủ động đăng ký hiến mô, tạng hoặc hiến xác, đồng thời cho phép các cơ sở y tế thực hiện ghép nhằm cứu chữa và duy trì sự sống cho nhiều bệnh nhân mắc bệnh suy mô, tạng.
19 năm hành trình hiến-ghép tạng: Thành tựu đáng ghi nhận và khoảng trống cần điều chỉnh
19 năm thực thi, Luật Hiến, lấy, ghép mô, bộ phận cơ thể người và hiến, lấy xác (ban hành năm 2006) đã tạo nên bước ngoặt quan trọng trong lĩnh vực ghép tạng tại Việt Nam.
Lần đầu tiên, các quy định về hiến tặng mô, tạng được luật hóa, mở đường cho việc lấy tạng từ người chết não, nguồn tạng có thể cứu sống nhiều bệnh nhân cùng lúc. Nhờ đó, Việt Nam đạt được những thành tựu nổi bật: từ ghép thận, sau đó tiến tới ghép tim, gan, phổi, tụy và thậm chí thực hiện thành công các ca ghép đa tạng phức tạp như tim-phổi, tim-gan.
Sau gần hai thập kỷ, nhiều quy định của luật đã không còn theo kịp thực tiễn. Cơ chế tài chính cho toàn bộ chuỗi hoạt động hiến-lấy-vận chuyển-bảo quản-ghép tạng vẫn thiếu đồng bộ.
Quy trình chẩn đoán chết não còn phức tạp, kéo dài, chưa có quy chuẩn thống nhất nên khó áp dụng rộng rãi.
Tỷ lệ hiến từ người chết não rất thấp, trong khi hơn 90% ca ghép hiện nay vẫn dựa vào người hiến sống, đặt ra thách thức về đạo đức và pháp lý. Hoạt động tư vấn, điều phối chưa được luật hóa đầy đủ, thiếu chính sách đào tạo và đãi ngộ. Thủ tục đăng ký hiến tạng chưa thân thiện, khiến nhiều người dân khó tiếp cận.
Nguyên nhân của những vướng mắc trong hiến-ghép tạng đến từ nhiều phía, trong đó nổi bật là pháp lý, văn hóa và hệ thống.
Về pháp lý, Luật Hiến, lấy, ghép mô, bộ phận cơ thể người và hiến lấy xác (2006, sửa đổi 2018) vẫn còn khoảng trống. Quy trình xác định “chết não” chưa được chuẩn hóa, khiến nhiều bệnh viện lúng túng.

Rào cản văn hóa, tâm lý cũng là một yếu tố không nhỏ.
Quan niệm “nguyên vẹn” vẫn phổ biến, cộng thêm nỗi lo “bị lấy tạng khi chưa thực sự tử vong” khiến nhiều người ngần ngại đăng ký. Vì yếu tố này, Việt Nam vẫn áp dụng mô hình “opt-in” (chỉ hiến khi có đăng ký) thay vì “opt-out” (mặc định hiến nếu không từ chối).
Hệ thống điều phối cũng còn hạn chế. Mặc dù Trung tâm điều phối ghép tạng quốc gia vẫn “miệt mài” kết nối và mở rộng mạng lưới của mình, hoạt động vẫn chủ yếu theo “sự vụ”, thiếu một hệ thống lưu trữ, bảo quản và phân phối đồng bộ.
Công tác truyền thông, vận động tuy đã có bước tiến nhưng chưa đủ chiều sâu và tính bền vững. Câu chuyện hiến-ghép tạng dù được biết đến nhiều hơn, tuy nhiên vẫn còn xa lạ với nhiều người. Thủ tục đăng ký hiến tạng, dù trực tiếp hay trực tuyến nhưng còn phức tạp; hạ tầng công nghệ thông tin trong quản lý, điều phối, báo cáo còn hạn chế; quy trình kỹ thuật, khung giá, cũng như cơ chế thanh toán bảo hiểm y tế vẫn nhiều bất cập.







![[Video] Cẩn thận viêm khớp khi phát bóng pickleball](https://cdn.nhandan.vn/images/0a9c3eddbc5c8f958470e3d2a83d4e5f9909c81ccf4c3aa38d2cb1b0b3410dc7276c514bf50d88e27db7c9d420c215500f4d3f544bea408338f13a4a7c1734b7b75550af59e82cbd4bf44ec46bba4bf3/avatar-of-video-1090351-6734.png.webp)

![[Video] Làm sao để cải thiện quầng thâm quanh mắt?](https://cdn.nhandan.vn/images/0a9c3eddbc5c8f958470e3d2a83d4e5f9909c81ccf4c3aa38d2cb1b0b3410dc7f817852513a96a298b7c55a91a5f946365f0e3d078a855991c93feeda3c393dd9efa83ce738e841f3e6e184a477ec13b/avatar-of-video-1077146-8410.png.webp)










![[Video] Người dân không còn phải tạm ứng viện phí khi nhập viện](https://cdn.nhandan.vn/images/0a9c3eddbc5c8f958470e3d2a83d4e5fe15f092fea9022d52426fcae016dc2080650ac30bf9dde7e680badaffde48b37/2.jpg.webp)

![[Video] Vợt pickleball có phải là nguyên nhân gây chấn thương?](https://cdn.nhandan.vn/images/0a9c3eddbc5c8f958470e3d2a83d4e5f9909c81ccf4c3aa38d2cb1b0b3410dc7751fb6cf046d3ddafb1ebe20c86f1f25172b4fc362bb991b0db3b5942eeb800906fc1e60b48c26f3a9938b6a4a84628c/avatar-of-video-1090359-3938.png.webp)
![[Video] "Giờ vàng" lấy huyết khối cho bệnh nhân tắc động mạch não lớn](https://cdn.nhandan.vn/images/0a9c3eddbc5c8f958470e3d2a83d4e5f9909c81ccf4c3aa38d2cb1b0b3410dc7751fb6cf046d3ddafb1ebe20c86f1f259be452cd8c7a2aa7d40187ecff4245d29efa83ce738e841f3e6e184a477ec13b/avatar-of-video-1090361-9410.png.webp)
